脱、糖尿病!ズボラなあなたでも出来る!
三遠地方では、糖尿病・糖尿病予備軍の方が「全県に比べて有意に多い」状況となっています。
糖尿病は治る病気ではないと言われていますが、
『お薬を飲まなくてもよい、症状が出なくなる=治る』
と定義付けをするならば、可能なものなのです。
糖尿病と診断を受け、医師からも、ご自身でも調べていっても、
必ず、
「運動をしましょう」 「食事の摂り方に注意しましょう」
という内容にぶつかります。
こんなこと、わかりきっていますよね?
しかし、
・具体的に何をすればよいかわからない
・運動が苦手で嫌い
・時間もないし面倒くさい
・楽をして改善出来ればな…
・好きな物は食べたい
・どういった食事をすれば良いのかわからない
などなど、これまでにたくさんの方の声を聞いてきました。
でも、放っておくことが出来ないのが、この病気。
そこで、このコンテンツでは、運動が苦手で嫌いな方も、時間がない方も、
簡単に継続することが出来て、楽しく病気と向き合い改善が出来るものを
お伝えしていきます。最後までお読みになれば、必ず行動が変わります。
1⃣糖尿病とは

ⓐⅠ型糖尿病とⅡ型糖尿病について
I型糖尿病とは、インスリン依存型糖尿病とも呼ばれ、
膵臓のランゲルハンス島内のβ細胞に障害が起き、インスリンの自己産生が行えなくなった状態のこと。その結果、高血糖状態が続き、人体に危険をおかします。
Ⅱ型と比べ、割合的には少なく(10人に1人)、発症は若者に多いとされています。これを改善するためには継続的なインスリン注射が必要となります。
対してⅡ型糖尿病とは、インスリン非依存型糖尿病と呼ばれ、遺伝的な要因、過食や運動不足などの生活習慣の乱れから発症するとされる。
II型ではインスリンの分泌は行われているものの、その働きが悪く血糖値が下がらない(インスリン抵抗性)場合や、分泌される量が少ない(インスリン分泌量低下)場合があります。
糖尿病患者の中でも割合的に多く(10人に9人)、中高年に多く発症するとされています。
これらの改善のために薬物療法、インスリン注射を行うこともありますが第一に生活習慣を改善していくために運動療法、食事療法が挙げられます。
ⓑ糖尿病は治る病気なの?

前述したⅠ型・Ⅱ型糖尿病には今現在の医学では完全に治す方法はありませんが、改善に向けての研究は行われています。
糖尿病における主な症状として
・喉がよく渇く
・水分摂取量が増える
・トイレに行く回数が増える
・体重が減少傾向になる
・何かと疲れやすくなる
このようなものが挙げられます。
Ⅰ型に対してはインスリン注射を打ち続ける必要があり、
それを行っていれば普段通りの生活を送ることは可能です。
また一定の目標血糖値を保つことができていれば進行を抑えられ、合併症を引き起こすリスクも軽減してくれます。
Ⅱ型に対しては、適切な運動療法、食事療法を並行して行い、状況に応じては薬物療法を行なっていくことで、Ⅰ型同様普段通りの生活を送ることは可能です。
治療がうまくいき、血糖値が正常に近づけば薬物療法を行う必要がなくなる症例もあるのです。
ⓒ血糖値とは?
糖尿病の話をしていく中で切り離せないのが“血糖値“
では血糖値とは一体何の値なのか・・・
血糖値とは
人間の血液中の“ブドウ糖”の量のことを指します。
血液1dl(デシリットル)中に含まれるブドウ糖を「mg/dl」(ミリグラムパーデシリットル)という単位で表します。
ブドウ糖は食べ物に含まれる“糖質”が消化することによって作られ、その後腸から血液に入る。そのため、血糖値は特に食事の影響を受けやすく、食後に値が上昇します。
この血糖値が高いと【高血糖】
高血糖とは、血液中のブドウ糖が多い状態のことを指します。
高血糖状態が続くとブドウ糖により血液がドロドロになり、血行が悪くなることで、
糖尿病につながる危険性が増すとされています。
高血糖状態というのは、血液中のブドウ糖の量を調整するインスリンの分泌が不足したり、働きが悪くなったりすることで、血液中に糖が増加した状態が続くことです。
逆に低くなると【低血糖】
低血糖とは、血糖値が必要以上に下がりすぎた状態を指します。
主に脱力感や動悸、頻脈や不安症状が現れ、さらに値が低下すると、頭痛や目のかすみなどが現れます。
主な原因としては、服用する薬の効きすぎが挙げられます。
糖尿病患者さんの中で薬物療法を行ないながら、激しい運動をしたり、急な食事制限をしたりした際に、通常より薬が効きすぎてしまい、低血糖を引き起こします。
個人差はありますが、一般的には血糖値が60mg /dlほどに低下すると症状が現れてきます。
血糖値の正常値とは
空腹時血糖値が110mg /dl未満、食後2時間後血糖値が140mg /dl未満が
正常範囲とされ、この数値が目標値となります。
健康な人の場合、食後2時間も経過すれば血糖値は140mg /dl未満に低下しますが、血糖値が低下せず、140mg /dl以上の高い値が続く状態は“食後高血糖”と呼ばれ、重大な合併症を引き起こすリスクが高いとされています。
ⓓ合併症が怖い
糖尿病は慢性疾患の一つであり、治療と自己管理が生涯必要な病気ですが、これらをきちんと行えば通常通りの生活を送ることは可能です。
しかし、血糖値が高いままの生活を送り続けると血管が脆くなり、ボロボロになってしまう血管の病気につながります。
そして、全身にネットワークを結んでいる血管と神経が、血糖値の高い状態が続くことで侵され、適切な栄養の供給が行われず全身の臓器に様々な障害が起こってきます。
これは糖尿病の“慢性合併症”と呼ばれます。
糖尿病の慢性合併症には大きく分けると
細い血管に見られる細小血管症と、
太い血管に見られる大血管症の二つがあります。
細小血管症は糖尿病の三大合併症と言われ、
網膜症、腎症、神経障害を引き起こします。
・網膜症
網膜は眼球の奥に薄く拡がる神経組織の膜で、瞳孔から入ってくる光を感じ取る、カメラのフィルムのような働きをしています。網膜には、細かい血管が一面に張り巡らされています。
その血管が高血糖の悪影響を受けて眼底出血を起こし、視力障害をもたらすのが“網膜症”
糖尿病による網膜症で失明する人は毎年約3,000人に及び、成人後の失明の主な原因になっています。
・腎症
腎臓は血液を洗う臓器です。腎臓の外側には血管の複雑な塊である「糸球体」が無数にあり、身体に不要な老廃物を尿として排泄し、必要なものは尿細管で再吸収するという大事な働きをしています。高血糖により糸球体の構造が壊れ、その結果血液中の老廃物が溜まったり、アルブミン(たんぱく質の小さなもの)が尿中に漏れ出したりする状態が「腎症」です。
腎症が進行し尿毒症になると、器械で血液を浄化する“透析療法”を受けなければ生きてはいけません。糖尿病による腎症で透析療法を開始する人は毎年約1万数千人にも上ります。
・神経障害
網膜症や腎症が無症状で進行することが多いのに対して、「神経障害」は早期から自覚症状が現れやすい合併症です。最も特徴的な症状は、両足のほぼ同じ位置に現れる痺れや痛みです。片方の足のこともあります。特に夜になると症状が強くなる傾向があり、睡眠を妨げて患者さんを苦しめます。なぜ足に症状が現れやすいかというと、足は神経の起点である脊髄から一番離れた場所なので、長い神経が高血糖の影響を受けやすいのです。足以外の神経が障害を受けることも少なくありません。その結果、心臓や胃腸、膀胱など全身に症状が及びます。
参考文献
著者: 一般社団法人日本臨床内科医会 学術部
書名: わかりやすい病気のはなしシリーズ30 糖尿病の合併症
発行年:2012年5月発行
また、慢性合併症の他に極度のインスリン作用不足により
急激に起こる“急性合併症”もあります。
急性、慢性どちらも糖尿病患者の生活の質(QOL)と寿命は著しく低下します。
また、これらの障害は一度起こると元に戻すのが困難のものです。
糖尿病の治療は、QOL、寿命の維持において非常に大切なことになりますし、
合併症の予防、合併症が起きたとしてもそれ以上悪くならないようにするためにも大切なことになります。
2⃣糖尿病を治す?には

前述したように、糖尿病は治る病気ではないと言われていますが、症状が出なくすることが可能な病気なのです。
その為には、
以下で挙げる、運動療法と食事療法2つの
方法を併用していくことが重要になります。
ⓐ運動療法~種類と効果~

糖尿病改善の1つ目の方法は、運動療法です。
運動と聞くと、苦手意識を持つ方も多いと思いますが、糖尿病改善の為には避けては通れないものなのです。
簡単な運動・軽い運動を継続するだけでも充分です。まずは、運動に対しての苦手意識をなくして、運動を習慣にすることから始めることが大事です。
しかし、糖尿病合併症がある方が、むやみに運動をすることで、症状の悪化を招くこともあります。
また、合併症があるからと言って、運動をしてはいけない訳ではありません。
適切な運動をすることによって、全身に様々な良い影響が現れます。主治医より積極的に運動をすることを勧められている方は、続きを是非参考にしてください。
(※主治医から運動の許可が出ない場合は、主治医の指示にしたがいましょう。)
運動の具体的な方法は事項にまとめますので、本項では運動の種類とどのような効果があるのかを簡単に説明します。
運動の種類は、有酸素運動とレジスタンス運動(筋トレ)の2種類。
有酸素運動とは、酸素を使用して体内の糖質等のエネルギーを燃やし、それをエネルギー源とする運動のことをいいます。
具体的には、
・ウォーキング
・ジョギング
・サイクリング
・水泳
・階段昇降
・ラジオ体操
・太極拳
などといった、比較的運動強度が軽めの運動であり、長時間行うことが可能なもの。
有酸素運動は、基本的には全身運動。
全身を動かすことによって、全身への血液循環が改善されます。
また、糖質等をエネルギー源として長い時間体を動かすことによって、過剰に摂取しがちなカロリーを消費することが出来、肥満の解消や抑制も期待出来るのです。
(過剰な食事には要注意)
また、有酸素運動では血中のブドウ糖が細胞に取り込まれ、インスリンの効果が高まり、血糖値の低下が期待出来るのです。
レジスタンス運動とは、簡単にいうと筋力トレーニング(筋トレ)のことを言います。
筋トレは、重たいダンベルやバーベルを持ち上げて、力強く運動をすることをイメージする方が多くおりますが、筋トレはもっと簡単に出来るものなのです。
筋トレをすることによって、身体活動に必要な筋力や筋肉量を増えることによって、代謝の向上が見られ、インスリン抵抗性を改善し、血糖値が下がりやすくなるのです。
有酸素運動が糖尿病にとって、最も有効だと言われてきておりましたが、近年の研究では、筋トレも糖尿病改善にとって、有酸素運動と同様の効果が期待できるとのことがわかってきました。
さらに、有酸素運動と筋トレを組み合わることによって、より良い改善がみられることもわかってきているのです。
⦅糖尿病改善の為の運動療法の効果⦆
◎運動によって血中のブドウ糖が筋肉に取り込まれやすくなり血糖値の低下
◎2型糖尿病ではインスリンの働き向上
◎カロリーの消費/摂取のバランスが改善することにより減量効果・肥満防止
◎血圧の正常化
◎高脂血症の改善
◎運動不足や加齢による筋肉の萎縮や骨粗鬆症の予防
◎抹消血管が強くなることで心肺機能の向上
◎筋力・体力の増強
◎爽快感が向上することでストレス解消効果、うつ予防
といった、体にとって様々な良い効果が期待できるのです。
しかし、運動が大事だからと言って、急に頑張りすぎることは、いけません。
糖尿病は、しっかりと付き合っていかなければいけない病気。
急に気持ちを高く、頑張りすぎると絶対に長続きはしません。
運動療法で最も大事なことは、継続することです。
運動は1回・1日やったところで、大きな変化は出ません。
・無理のない範囲で、楽しく出来る量と強度の設定
・レベルは少しずつあげて
・自身に運動は課さず、楽しく出来る運動の選択
・時に主治医に相談
をしましょう。
⦅※注意※⦆
運動量が多すぎたり、空腹時に激しい運動をしたりした時の運動中や運動後に
低血糖を起こすこと。
◎運動時に低血糖を起こした場合の対処法
溶けやすく吸収の速い
ブドウ糖やブドウ糖が含まれている市販のジュース
(HI-Cオレンジ、HI-Cアップル、コカコーラ等)を100~150ml飲用する
⦅運動療法の禁忌⦆
・網膜症
・重篤な腎症
・高度の糖尿病自立神経障害がある場合
・重篤な心血管系障害がある場合
・1型糖尿病でケトーシスがある場合
・急性感染症を発症している場合
・代謝コントロールが極端に悪い場合
・骨、や関節疾患等、整形外科的問題が大きな場合
・糖尿病壊疽がある場合
運動療法を実施する場合には主治医の許可のもと、安全に安心して楽しく運動が出来るようにしましょう。
ⓑ食事療法~方法と効果~

糖尿病改善の2つ目の方法は、食事療法です。
糖尿病治療の根本的となるのは食事療法であり、糖尿病を患っている人には必ず行わなければならない治療法です。
糖尿病は治療によって一時的に良くなっても、食事療法を一生継続していないとまた悪化してしまいます。
そのため食事は糖尿病治療の重要なポイントとなります。
特に2型糖尿病は食事療法だけで血糖値が適正範囲内に保たれることもあります。
薬物療法を併用する場合でも、食事療法をしないと低血糖・高血糖をおこし、適正な範囲内に血糖値を保つことは難しくなりますので、食事療法は欠かせません。
また、糖尿病の食事療法は、血糖値のコントロールを助け高血糖状態が継続することを避けることにより、合併症を予防することを目的に行われます。
糖尿病の食事療法を進めていくために主治医から1日の食事からのエネルギーと栄養素の摂取量の指示を受け、その指示されたエネルギーと栄養素を摂取するために、主治医や管理栄養士から食品の組み合わせ方や朝食・昼食・夕食の配分方法など具体的な内容を指導してもらいましょう。
糖尿病の食事療法にはいくつか方法がありますが、一番よく知られている方法に食事交換表というものが使用されています。
食事交換表を使うことで、栄養バランスを保ちながらカロリー制限ができます。
糖尿病患者やその家族が糖尿病の食事療法を理解し計画・実行しやすくするために、食品交換表が用いられ、バランスのよい食事方法が分からない人や、減量のためカロリー制限が必要な糖尿病患者に活用されています。
食事療法を効果的に進めるために、食事交換表を使用しましょう。
食事交換表を正しく理解し使用することで日常の食事にも柔軟に対応した食事療法を継続することができます。
糖尿病の食事療法は、正しい食習慣により過食を避け、偏食せずに規則正しい食事をすることであり、特別な食事をすることではありません。
糖尿病と上手く付き合いながら楽しく食事療法を続けましょう。
糖尿病の食事療法は一生続けていくものです。
病気の状況や生活の状態が変わると、食事療法もそれに合わせて変化しなければなりません。
定期的に食事療法を主治医や管理栄養士の指示通りに実施できているのか確認が必要です。
必要に応じて主治医や管理栄養士に食事療法の内容を見直してもらいましょう。
糖尿病を放置すると網膜症・腎症・神経障害などの合併症を引き起こし、末期には失明したり透析治療が必要となったりすることがあるため、それらの合併症を未然に防ぐために食事療法を行いましょう。
ⓒわかってはいますけど…
糖尿病改善の為には、運動療法も、食事療法も大事なのはお分かりですよね。
主治医には、
・運動をしなさい
・少し痩せないといけません
・食事を注意していきましょうか
・食べすぎです
などなど…
言われていると思われます。
そんなこと、お医者様に言われなくても、わかっています…。
そんな方が多くいることと思います。
ここまでの項では、
・糖尿病とはどのような病気なのか?
・糖尿病改善の為の運動療法
・糖尿病改善の為の食事療法
を簡易的ではありますが、説明致しました。既におわかりの内容だったという方も多いかと思いますが、
事項からは、糖尿病改善の為の必須項目である、
運動療法と食事療法について、具体的な方法を説明致します。
ここまで長く書き連ねて来ましたが、大事なことは、事項からとなりますので、
どうかこのまま、読み進めて頂きたいと強く思います。
3⃣具体的な運動方法

※まずは、体操・筋力トレ・ストレッチの前にからだのチェックしてみよう!※
運動を安全に行う前にご自身の体力レベルを知っておくことはとても重要です。
このチェックでは筋力・柔軟性・バランスのチェックができます。
早速チェックしてみましょう!
※以下の画像をクリックするとYouTubeの動画が御覧になれます。
立ち上がりテスト
ⓐ簡単な体操
-まずは手軽にできる簡単な体操で血行促進-
体操は、からだが固まっている状態から徐々に筋肉を動かし、血液の循環を良くしからだを温める運動です。からだが冷えている状態では、動きにくく怪我をしてしまう可能性があります。
起床後や運動前に体操を行うとからだがスムーズ動き、代謝が高まり消費カロリーが大きくなります。
体操の注意として、運動初心者や低体力者は立って行う運動は強度が高く疲労につながる場合もあります。
ご自身の体力レベルに合わせて、座った状態の運動から始めて、徐々に立った状態の運動に強度を上げていくことが必要です。
体操は10回×1セットから(2セット/日を目標に)全身をほぐして、
動きやすいからだ作りを目指しましょう!
①肩の上下運動
【目的】
肩甲骨の周り筋肉の柔軟性向上
【効果】
肩こり軽減
②肩回し運動
【目的】
肩甲骨の周り筋肉の柔軟性向上
【効果】
肩こり軽減
③肩のひねり運動
【目的】
肩甲骨と肩の周りの筋肉の軽い筋トレ
【効果】
肩のスムーズな動きに改善
肩の痛み改善(四十肩など)
④胸と背中の開閉運動
【目的】
肩甲骨と肩の周りの筋肉の軽い筋トレ
【効果】
姿勢の改善
胸と背中のストレッチ
⑤膝の曲げ伸ばし運動
【目的】
太もも前の軽度筋トレ
【効果】
姿勢の改善
膝の痛み改善
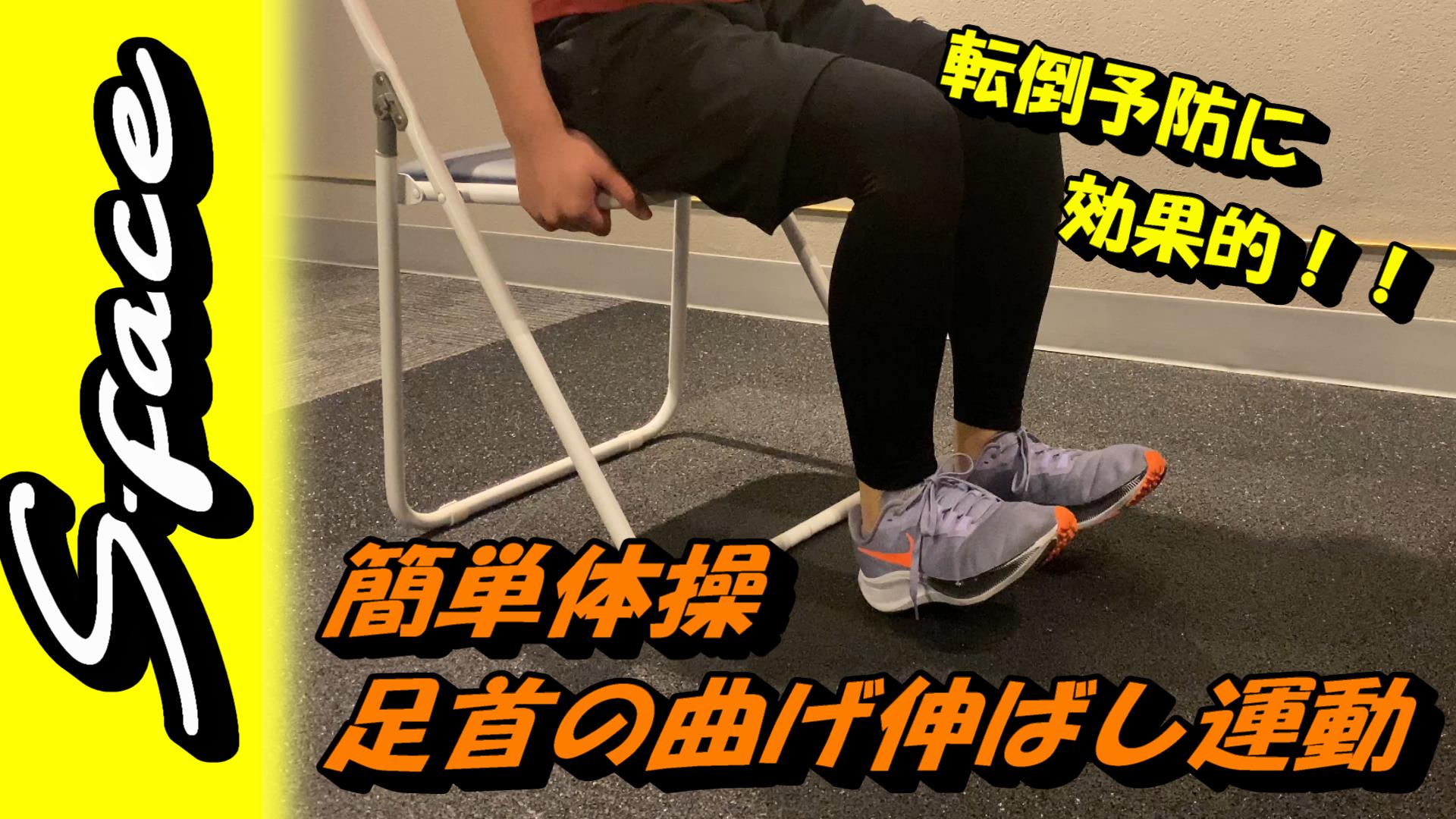
⑥足首の曲げ伸ばし運動
【目的】
ふくらはぎのストレッチ
【効果】
ふくらはぎの疲労回復
こむら返り予防
⑦つま先立ち運動
【目的】
ふくらはぎの軽度筋トレ
【効果】
歩行改善
膝が伸ばしやすくなる
⑧股関節の前後運動
【目的】
股関節の柔軟性向上
バランス能力改善
【効果】
股関節の前後の動きがスムーズになる(歩行改善)
⑨股関節の開閉運動
【目的】
股関節の柔軟性向上
バランス能力改善
【効果】
股関節の左右の動きがスムーズになる(転倒予防)
⑩体幹側面伸ばし運動
【目的】
からだの側面の筋肉ストレッチ
【効果】
姿勢の改善
ⓑ自宅で簡単、短時間筋トレ
-糖尿病および糖尿病予備軍には、なぜ筋トレが必要?-
筋トレには筋肉が増加し、グルコースを消費しやすくなり血糖値の改善に繋がる効果があります。
筋トレをしないと、筋力が低下、体力が落ちて座っている時間が長くなり、グルコースの消費が少なくなり血糖のコントロールができなくなります。
さらに糖尿病および糖尿病予備軍の方は有酸素運動(ウォーキング・ジョギング)をすることが必須です。
そのためには筋力・バランス能力・柔軟性と総合的な体力が必要です。
それら3つを向上するためには、筋トレが非常に重要になります。
-筋トレを実施するときの注意点-
筋トレの初心者の方は、無理をせず簡単(寝ながら、座りながらの姿勢)なトレーニングから実施してみてください。間違ったフォームで行うと、怪我や効果が出ないなど原因になります。
さらに筋トレを行う前はストレッチや体操を行い、筋肉を温めてから実施してください。
筋トレ後は疲労を残さないためにストレッチを行うことをお勧めします。
-筋トレのポイント-
年齢を重ねるごとに低下する筋肉(特に下半身の筋肉)を鍛える必要があります。
低下する筋肉が弱くなれば、代謝が下がりうまくグルコースが消費されません。
その為、このコラムでは、体幹、お尻、太もも前、ふくらはぎの大きな筋肉を中心に鍛えていきます。
-体幹を鍛える筋トレ-
体幹は筋トレを行う際の土台となり、トレーニングフォームを正しく導くために必要な筋力です。他の筋トレを行う際の準備運動としても実施されます。
①呼吸運動(ドローイン)
【目的】
体幹を安定させる
【効果】
姿勢の改善
腰痛の予防
②お尻引きつけ運動(レッグアップリフト)
【目的】
下腹筋力強化
【効果】
骨盤の動き改善
背中~腰の柔軟性向上
③腹筋運動(シットアップ)
【目的】
腹筋強化
【効果】
基礎代謝向上(腹筋の筋肉量増加)
-お尻を鍛える筋トレ―
座っている時間が長かったり、前かがみの姿勢が多いとお尻の筋肉がどんどん弱くなってきます。
お尻が弱くなると姿勢が悪くなり、腰に痛みが出たりすることもあるので、とても重要な筋肉になります。
ここでは、お尻を鍛えると同時に体幹も意識しながらトレーニングすると、さらに効果的です。
④お尻引き上げ運動(ヒップリフト)
【目的】
お尻の筋力強化
【効果】
基礎代謝向上(お尻の筋肉量増加)
姿勢の改善
⑤後ろ脚引き上げ運動(ヒップエクステンション)
【目的】
お尻の筋力強化
【効果】
基礎代謝向上(お尻の筋肉量増加)
⑥お尻引き締め立ち上がり運動(ニースクワット)
【目的】
お尻の筋肉の機能改善
【効果】
姿勢の改善
骨盤の動き改善
-太もも前とふくらはぎを鍛える筋トレー
太もも前とふくらはぎを鍛えると、他の筋肉に比べて基礎代謝が大幅に向上します。
太もも前は体の中で一番大きな筋肉になり、鍛えるとからだの全体の筋肉量が増加します。
ふくらはぎは血行をよくするポンプ作用があるので、
血流の改善がされ、血糖のコントロールがしやすくなります。
このような効果がある太もも前とふくらはぎを鍛えていきましょう。
⑦足上げ運動(ストレートレッグレイズ)
【目的】
太もも前の筋力強化
【効果】
基礎代謝向上(太もも前の筋肉量増加)
太もも裏の柔軟性向上
⑧つま先立ち運動(トゥー・カーフレイズ)
【目的】
ふくらはぎの筋力強化
【効果】
基礎代謝向上(ふくらはぎの筋肉量増加)
血行促進
-スクワットで全身を鍛える筋トレ―
スクワットは、全身の筋肉をはたらかせる筋トレです。
意外と知られていませんが、スクワットはただ下半身のトレーニングだけではなく、体幹と上半身を総合的に鍛える万能な筋トレになります。
さらにバランス能力・柔軟性も必要とされるので総合的な体力が鍛えられます。
⑨立ち上がり運動(スクワット)
【目的】
体幹と下半身の筋力強化
全身の動き改善
【効果】
基礎代謝向上(体幹と下半身の筋肉量増加)
バランス能力向上
柔軟性の向上
⑩立ち上がり運動Ⅱ(スクワットロウ)
【目的】
体幹と下半身の筋力強化
からだの動き改善
【効果】
基礎代謝向上(体幹と下半身の筋肉量増加)
バランス能力向上
柔軟性の向上
ⓒでも動きたくない時は
-ストレッチでも血糖値の改善できる??-
ストレッチは硬い筋肉がほぐれ、日常生活でも大きな動きが可能と消費カロリーが高くなり血糖のコントロールがしやすくなります。
さらに柔軟性が向上した状態で筋トレを行うと大きな動きが可能となり、より効果的です。
運動が苦手な方や運動不足の方はストレッチから始めても軽度の運動になりますので、十分に効果があります。
-ストレッチ4つのポイント-
①時間を20秒以上かけて伸ばす
最初の5-10秒で適度な位置を定めるため、そのあとの時間が大事です。
②痛くなく気持ちよいところで止める
痛いほど伸ばすと、かえって筋肉が硬くなるので効果が低くなります。
③呼吸を止めないこと。
ゆっくりと深い呼吸は緊張を和らげる効果があり、より筋肉がリラックス状態になります。
④部位を適切に選択すること。
全身の筋肉をストレッチ行うためには時間がとても必要です。
目的に応じて適切な種目を選択して効率的に行いましょう。
①太もも前のストレッチ
②お尻のストレッチ
③太もも内側ストレッチ
④太もも裏ストレッチ
⑤ふくらはぎストレッチ
ⓓ楽に簡単に出来るグッズ紹介
-ストレッチポールで血行促進??姿勢が良くして血管の圧迫を防ぐ-
ストレッチポールはご存じでしょうか?
ストレッチポールは乗るだけで、正しい姿勢(骨の位置)に整えます。
正しい姿勢だと筋肉に変な力みがなく、血管の圧迫を防いで血行が促進されます。さらにストレッチポールの上で、運動を行うことで正しい運動動作やからだの柔軟性が獲得できます。
-ストレッチポール注意点-
まずは乗り降りですが、無理に乗り降りしようとして、
怪我をしてしまってはもともこもありません。
下の動画でチェックして正しい乗り降りを習得しましょう。
それともう一つ、ストレッチポールの乗り過ぎにもご注意ください。
長時間、同じ場所を圧迫され負荷がかかり痛みが増したり、筋肉の緊張が強くなったりします。
-ストレッチポール乗り降り-
-使い方-
①床磨き運動
【目的】
肩甲骨の周りの筋肉の柔軟性向上
②前ならえ運動
【目的】
肩甲骨の周りの筋肉の柔軟性向上
③はばたき運動
【目的】
胸の筋肉の柔軟性向上
④膝ゆるめ運動
【目的】
股関節の柔軟性向上
⑤ワイパー運動
【目的】
股関節の柔軟性向上
-筋肉のマッサージが自分自身で可能??筋膜リリースローラーって何?-
筋膜を柔らかくするアイテムになります。
筋膜とは、筋肉の上の薄い膜で、筋肉の柔軟性にとても関わってくるものになります。 この筋膜が硬くなると、下にある筋肉の動きが悪くなり柔軟性の低下を招きます。
柔軟性の低下が起きることは、基礎代謝の低下にもつながります。
ストレッチと一緒に行うことで、さらに柔軟性が向上します。
-筋膜リリースローラーの注意点-
筋膜リリースローラーを長時間使用するのはおすすめできません。
長い時間使い過ぎると、筋肉や皮膚を傷めてしまう可能性があるからです。
筋膜リリースローラーを転がすのは、1か所につき45~60秒程度を目安にしましょう。
正しい使い方をしていても、痛みが続く場合はマッサージを中止して医師に相談してください。
無理して筋膜リリースローラーを使い続けると、場合によっては怪我につながる恐れがあります。
-使い方-
①ふくらはぎゆるめ
②お尻ゆるめ
③背中ゆるめ
④太もも外側ゆるめ
⑤太もも前ゆるめ
4⃣具体的な食事方法

ⓐ食事の基本
糖尿病の食事療法は良好な血糖値をコントロールしながら、さまざまな合併症を予防することを目的に行います。
そのためには下記について注意する必要があります。
○適正なエネルギー量の食事
適正な体重を保ちながら日常生活に必要なエネルギー量を摂取しましょう。
子供では正常な発育・発達・成長する為に必要なエネルギー量を摂取しなければなりません。
肥満になってしまうと、血糖値のコントロールを悪化させてしまいます。
1日の適正エネルギー量は年齢・性別・身長・体重・活動量など人それぞれ違うため、主治医に相談し決めましょう。
【1日の適正なエネルギー量の計算方法】
摂取エネルギー量(㎉)=適正体重×身体活動量
適正体重(kg)=〔身長(m)2〕×22
身体活動量
| 25~30 | 軽い労作(デスクワークが多い職業など) |
| 30~35 | 普通の労作(立ち仕事が多い職業など) |
| 35~ | 重い労作(力仕事が多い職業など) |
〇血糖値をコントロールする食事
血糖値に影響する栄養素の主は炭水化物ですが、脂質、たんぱく質も影響を及ぼします。
炭水化物はエネルギー源となる糖質と、エネルギー源にならない食物繊維があります。
糖質は食べた後に血糖の上昇につながるため、食べ過ぎてしまうと高血糖になってしまいます。
1回の食事で食べる量を決めておきましょう。
食物繊維はほとんど消化吸収されないので食後の血糖値を上げる原因にはならないばかりか、血糖値を抑える働きがあります。
脂質は食後しばらく経過してから血糖値が上昇します。
そのため、1回の食事に脂質を摂りすぎないようにしましょう。
糖尿病では食事を食べた後に血糖値が上昇ないような食べ方を工夫しましょう。
・ゆっくり食べる
・よく噛んで食べる
・野菜を先に食べる など
薬物療法を行っている場合は運動をするときなど状況に応じて低血糖に陥り補食を活用する場合もありますので、主治医に相談しましょう。
ⓑ注意すべき食事
糖尿病の治療では、血糖値のコントロールをし、網膜症・腎症・神経障害などの合併症を予防するだけではありません。
高血圧や脂質異常症などの危険因子の予防にも心掛ける必要があります。
そのためには、以下の点に注意して食事を摂りましょう。
○食塩の量を減らす(1日7g以下)
高血圧があると網膜症・腎症や、動脈硬化が進行しやすくなります。
高血圧の予防や治療には食塩の摂取を少なくすることが必要です。
(1日の食塩摂取量 男性8g以下 女性7g以下 高血圧や腎症では6g以下)
○コレステロールや飽和脂肪酸を多く含む食品は控えめにする
脂質異常症があると動脈硬化が進行しやすくなります。
脂質異常症の予防や治療にはコレステロールや飽和脂肪酸の多い食品を控えることが必要です。
○食物繊維を多く摂取する
食物繊維には食後の血糖値の上昇を抑える働きや、便通改善の効果があります。
水溶性食物繊維には血中コレステロールの上昇を防ぐ作用もあるため、健康を保つ上で重要な働きがあります。
糖尿病の治療や動脈硬化の予防、健康の保持増進のために毎日食物繊維を20~25g摂るよう、心掛けましょう。
○アルコール飲料は避けましょう
アルコール飲料は糖尿病の治療や合併症の予防などさまざまな面で悪影響を及ぼしますので、出来るだけ禁酒をする事が望ましいです。
近年、ビールに類似する発泡酒、その他の蒸留酒やノンアルコールなどさまざまな類似飲料が販売されています。
商品の成分表示などを参考にしながら、主治医や管理栄養士に相談し選択するようにしましょう。
○ドライフルーツや缶詰の果物
生の果物よりもビタミンCの含有量が少なく、缶詰には砂糖が多く含まれています。
しかし、果物はビタミン・ミネラルの補給に大切なので主治医や管理栄養士の指示に従い摂るようにしましょう。
○嗜好飲料・アイスクリーム・ジャム・煮豆・菓子パン・菓子類
上記の食品は砂糖を多く含み、血糖値や血中の中性脂肪が上昇しやすくなるため、糖尿病治療には好ましくはありません。
できるだけ飲食しないようにしましょう。
食事療法自体は難しくはありませんが、毎日根気よくこれらの指示を守ることが難しいかもしれません。
分からないことや困った事がある場合は、問題点を放置せずに主治医や管理栄養士に相談し、解決しましょう。
ⓒでも甘いものが好きです…
糖尿病を罹患されていても甘いものが食べたいという方は多いのではないでしょうか?
糖尿病に罹患している方でも甘いものを完全に辞める必要はありません。
糖尿病だから甘いものや間食はしてはいけないことはありませんが、量や質などに注意する必要があります。
まず、間食での糖質量は1日10gまでを目安にしましょう。
糖質10g以下であれば、血糖値への影響を心配せずに食べることができます。
お菓子に表示されている成分表を参考に間食選びを行いましょう。
しかし、糖質10gで食べられる間食の量は、予想以上に少ないです。
その点を踏まえ、おすすめの間食について紹介していきます。
〇果物
果物は一見摂ってはいけない食材に思いがちですが、果物に含まれる果糖は血糖値の上昇がほとんどありませんので、適量であれば食後高血糖になりにくいです。
食べ過ぎてしまいますと、中性脂肪に変わってしまいますので注意が必要です。
また、果物は生で摂ることでビタミンCを効率よく摂取することができます。
〇ナッツ類
ナッツ類の糖質量は、他のあらゆる食品と比べて少なく、さらにナッツ類はマグネシウムなど普段不足しがちな栄養素を含むといった利点があります。
ただし、エネルギー・脂質が高いので注意が必要です。
また、塩味付きのものだと塩分の摂り過ぎになってしまうので、無塩のものを選択するようと良いです。
果物もナッツ類も80kcal以内を目安にしましょう。
〇ハイカカオチョコレート
チョコレートはカカオ含有量70%のハイカカオチョコレートを選びましょう。
カカオに含まれるポリフェノールの一種であるフラボノイドが、血糖値の上昇が抑え動脈硬化などの糖尿病合併症の予防につながります。
ただし、ハイカカオチョコレートでも食べ過ぎはよくありません、1日3かけ程度にしましょう。
糖尿病に罹患していてもクッキーやケーキなどを食べても良いのですが、比較的糖質や脂質を少ないものを選択する必要があります。
間食の糖質は10g以下を目標にし、血糖値の上昇を抑えましょう。

この記事を最後までお読み頂き、ありがとうございました。
何度も記事内に書いた言葉ですが、糖尿病は治る病気ではないと言われています。しかし、糖尿病はコントロールが出来る病気なのです。
糖尿病を患ってしまうと、様々な合併症が非常に怖い病気で絶対に放っておいてはいけない病気なのです。
具体的な運動方法・食事方法を今回の記事でご紹介しましたが、体型や運動習慣、生活習慣、病気の症状は人それぞれです。
ご自身に合う方法は必ずあります。
今回の記事が少しでも、運動習慣・生活習慣の見直しと改善に繋がることが出来れば、大変嬉しいです。
お医者様の許可が出る範囲内で、是非行ってください。
浜松市(鴨江・葵東)、豊橋市にあるS-paceでは経験豊富なパーソナルトレーナーと専属の管理栄養士がおります。
あなたにとって、最適な運動方法・食事方法をお伝え致します。
この記事を読んだと、お伝え頂ければ、
S-paceのパーソナルトレーナー・管理栄養士から無料でカウンセリングをお受けすることが出来ます。
是非、お気軽にお問合せフォームから、当店へご連絡下さい。
糖尿病の改善は、S-paceにお任せ下さい。
==============================
お問い合わせ・無料体験の申込はこちら
◇豊橋店
住所:愛知県豊橋市中浜町219-12
TEL:0532-26-8350
E-mail:s-pace-toyohashi@sun-roots.com
Instagram:@s_pace.toyohashi